この記事でわかること
- ✔ 高齢者が「かくれ脱水」になりやすい理由と、見逃しやすいサインの見分け方
- ✔ 訪問リハビリ12年のPTが現場で実践している、脱水を防ぐ具体的な生活の工夫
- ✔ 予防と対処それぞれに使えるアイテムの選び方と、正しいタイミングでの使い方
「お水、飲めてますか?」——訪問で必ず確認する理由
訪問リハビリで玄関を開けた瞬間、私はまず利用者さんの「顔色」と「口の乾き」を確認します。リハビリの前に必ず聞く一言があります。
「今日、お水飲めてますか?」
この質問には理由があります。脱水状態でリハビリを行うと、血圧が不安定になり、転倒や体調悪化を招く危険があるからです。12年の現場で、私はその怖さを何度も目の当たりにしてきました。
意識朦朧で救急車を呼んだ、あの日のこと

いつも通り訪問先のチャイムを鳴らすと、返事がありませんでした。中に入ると、利用者さんがソファでぐったりとしており、呼びかけても反応が鈍い状態でした。すぐに救急車を呼びました。
診断は「脱水による意識障害」でした。
前日まで普通に話していた方が、たった1日水分を摂れないだけでこうなる。そのことが、私が毎回訪問のたびに水分確認を欠かさない理由です。
⚠️ 脱水は「喉が渇いてから飲む」では遅いことがあります。
特に高齢者は喉の渇きを感じにくくなっているため、気づいた時にはすでに脱水が進んでいるというケースが少なくありません。
解決策:かくれ脱水を防ぐ3つのアクション
「喉が渇いたら飲む」ではなく、時間と行動をセットにします。朝起きた時、食事の前後、入浴の前後。この習慣をつけるだけで1日の水分量が大きく変わります。
私が現場でよく提案するのが「部屋にペットボトルを数本置いておく作戦」です。「次に来るまでにこれを飲んでおいてください」と伝えるだけで、自然と水分補給の習慣がつきます。
水でむせてしまう方は、水分補給ゼリーが有効です。飲み込みやすく、水分と電解質を同時に補給できます。
なぜ高齢者は「かくれ脱水」になりやすいのか
「水分はちゃんと摂っています」——そう言いながら脱水状態になっている高齢者を、私は現場で何度も見てきました。高齢者の脱水は、本人も家族も気づきにくいところに怖さがあります。その背景には、加齢による3つの変化があります。
喉が渇かなくなる——加齢で失われる感覚
若い頃は「喉が渇いた」というサインが脱水の警告になります。しかし加齢とともに、この感覚が鈍くなっていきます。
実際に国際医学誌Nutrients(2023年)の研究では、高齢者は脱水状態になっても自覚症状が出にくく、適切な水分管理がされていないケースが多いことが報告されています。
📋 引用:Li S, et al. “Hydration Status in Older Adults: Current Knowledge and Future Challenges.” Nutrients. 2023.
訪問中に「今日は水飲んでないな」と感じる利用者さんに共通しているのは、「喉が渇かないから飲まなかった」という言葉です。喉の渇きはもはや信頼できるサインではないと理解しておくことが大切です。
トイレが心配で水を我慢してしまう現実
現場でよく聞く言葉があります。
「夜中にトイレに起きたくないから、夕方から水を控えてるの」
気持ちはよくわかります。ただこれが慢性的な脱水を招く大きな原因の一つです。水分を控えることで尿が濃縮され、逆に膀胱が刺激されてトイレが近くなるという悪循環が生まれることもあります。
夜間のトイレが心配な方には「夕食後の水分は少量にして、日中にしっかり補給する」ようにアドバイスしています。我慢ではなく、タイミングを工夫することが大切です。
筋肉が減ると水分も減る
あまり知られていませんが、体内の水分は筋肉に多く蓄えられています。成人の体液量は体重の約60%ですが、高齢者では約50%まで低下します。これは加齢による筋肉量の減少が大きく関係しています。
つまり、筋力が落ちるほど、体が水分を蓄えにくくなるということです。
リハビリで筋力を維持することは、脱水予防にもつながっています。運動と水分補給はセットで考えることが重要です。
今日からできる「かくれ脱水」チェック法
「脱水かどうか、どうやって見分ければいいの?」——ご家族からよく聞かれる質問です。病院に行かなくても、自宅で簡単にチェックできる方法があります。私が訪問時に実際に使っている方法をお伝えします。
爪を押して3秒——訪問PTが現場でやるチェック
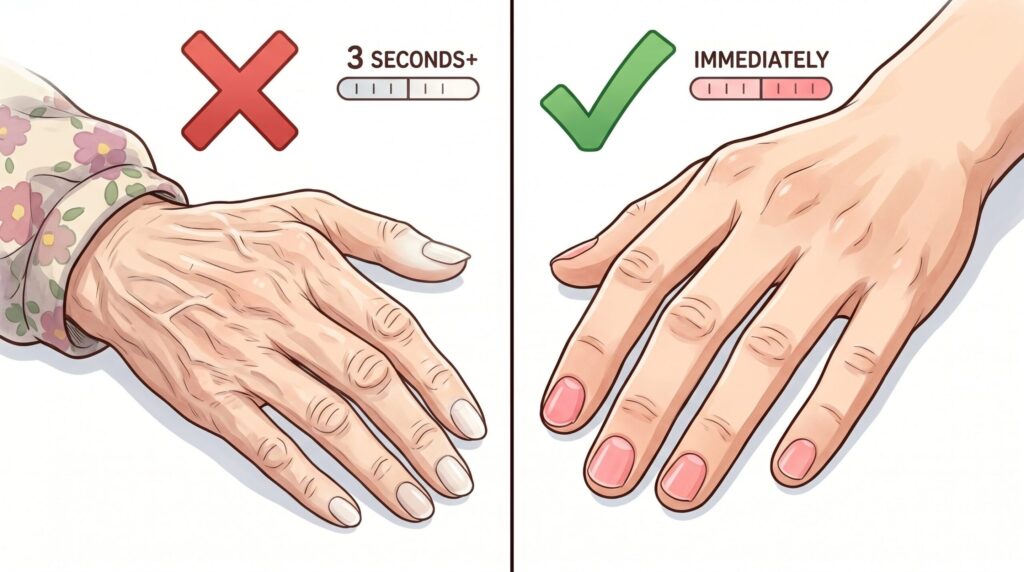
爪の毛細血管再充満テストのやり方
このチェックは寒くて手が冷えている時は正確に測れないことがあります。室温が十分に暖かい状態で確認してください。あくまで目安のチェックですが毎日同じ条件で確認することで変化に気づきやすくなります。
口・脇の下・尿の色で確認する
爪のチェックと合わせて、以下の3つも確認してみてください。
① 口の中の乾燥
口を開けてもらい、舌や口の粘膜が乾いていないか確認します。健康な状態では口の中は湿っています。乾燥していたり、舌にひび割れがある場合は脱水のサインです。
② 脇の下の湿り気
脇の下に手を当てて、湿っているか確認します。自分の脇の下と比べてみるとわかりやすいです。乾いている場合は水分不足の可能性があります。
③ 尿の色
尿の色は脱水の状態をわかりやすく反映します。
| 尿の色 | 状態 |
|---|---|
| 透明〜薄い黄色 | 水分が十分に摂れている |
| 濃い黄色 | 水分が不足しているサイン |
| 茶色・オレンジ色 | 重度の脱水の可能性。すぐに水分補給を |
この3つのチェックは、介護しているご家族でも毎日簡単にできます。「今日のおしっこの色はどうだった?」と声をかけるだけでいい。脱水は早期発見が何より大切です。
筋肉を維持することは脱水予防にも直結します。栄養面からのアプローチも合わせてご覧ください。
訪問PTが実践している水分補給の工夫
知識として「水を飲まないといけない」とわかっていても、習慣にならなければ意味がありません。私が現場で実際に提案して、利用者さんに続けてもらえている工夫を紹介します。
ペットボトルを部屋に置く作戦

自己管理が難しい方への対策として、私がよく提案するのがこの方法です。
ご家族や訪問スタッフが来た時に、部屋の目につく場所に500mlのペットボトルを数本置いておきます。そして一言伝えます。
「次に来るまでに、このペットボトルを飲んでおいてください」
これだけです。難しい指導は何もありません。
この方法の良いところは、飲んだかどうかが一目でわかることです。次の訪問時にペットボトルが減っていれば飲めている証拠。減っていなければ声かけのきっかけになります。
ペットボトルは2Lではなく500mlがおすすめです。重くて持ちにくい2Lボトルは高齢者には扱いにくく、そのまま手をつけないことがあります。軽くて持ちやすい500mlを複数本置く方が現実的です。
畑仕事・庭仕事は1時間ごとにアラームを
暖かくなってくると、畑や庭仕事をする利用者さんが増えてきます。外での作業は脱水リスクが一気に上がります。
問題は、作業に集中すると時間を忘れてしまうことです。「気づいたら3時間経っていた」というのはよくある話です。喉の渇きを感じにくい高齢者にとって、これは非常に危険な状態です。
そこで私が提案しているのが「1時間ごとのアラーム設定」です。
スマホでも、シンプルなタイマーでも構いません。1時間ごとにアラームが鳴ったら、その場で一度手を止めて水分補給する。それだけで熱中症や脱水のリスクが大幅に下がります。
リハビリ前後に必ず一緒に飲む理由
リハビリ前に飲む理由
運動中は体内の水分が失われます。脱水状態でリハビリを行うと血圧が不安定になり、めまいや転倒のリスクが高まります。リハビリ前の水分補給は安全のための準備です。
リハビリ後に飲む理由
運動後は発汗や呼気から水分が失われています。補給しないまま過ごすと、その後の脱水につながります。
私たち訪問スタッフは24時間、利用者さんのそばにいることはできません。だからこそ、訪問時の関わりを生活習慣に落とし込むことが大切です。「先生が来る時はいつも飲んでるから、来ない日も飲もう」という流れを作ることが目標です。
まとめ|24時間一緒にいられないからこそ、習慣を作る
「かくれ脱水」は、本人も家族も気づかないうちに進んでいきます。喉が渇かない、トイレが心配、筋肉が減って水分を蓄えられない。高齢者が脱水になりやすい理由は、加齢という避けられない変化の中にあります。
だからこそ、感覚に頼るのではなく仕組みで管理することが大切です。
今日からできる3つのこと
私たち訪問スタッフは、週に数回しか会うことができません。その限られた時間の中で、利用者さんの生活に水分補給の習慣を根付かせることが私の役割だと思っています。
訪問先で救急車を呼んだあの日のことは、今でも忘れられません。あの経験があるからこそ、「お水、飲めてますか?」という一言を欠かさずに伝え続けています。
在宅で長く、安全に暮らし続けるために。水分補給という小さな習慣が、大切な人の命を守る力になります。
脱水の予防は特別なことではありません。ペットボトル1本を目の前に置くだけでいい。その小さな一歩が、救急車を呼ぶ事態を防ぐことにつながります。
⚠️ 注意事項
心不全や腎臓病などで水分制限が必要な方は、必ず主治医に相談の上で水分補給の量を決めてください。
⚠️ ご注意
この記事は理学療法士の資格を持つ筆者が、一般的な情報提供を目的として執筆しています。
身体の状態や疾患によって対応が異なります。
実践される際は必ずかかりつけ医や担当のリハビリ専門職にご相談ください。




コメント